La eficacia medible de las vacunas
A lo largo de las últimas semanas la covid-19 ha vuelto a estar más presente que nunca en una sexta ola que ha batido récords de contagios. Según un informe reciente del Ministerio de Sanidad sobre la evolución de la pandemia, la variante Ómicron casi ha multiplicado por ocho los casos de infección en España respecto a los datos que se recogieron en la misma época de 2021, en la tercera ola.
Prácticamente se han contabilizado unos 2 millones de casos desde el 7 de diciembre, frente a las 323.000 de pasado año. Sin embargo, tanto las hospitalizaciones como los fallecimientos han descendido notablemente (la tasa de mortalidad respecto al total de contagios apenas llega al 0,1%), en parte gracias a que cerca del 90% de la población está vacunada con pauta completa y, en muchos casos ya, dosis de refuerzo.
De hecho, un reciente estudio apoyado por la Autoridad de Preparación y Respuesta ante Emergencias Sanitarias (HERA) de la Unión Europea ha determinado que una dosis de refuerzo puede neutralizar la variante Ómicron, aunque esta es resistente a la mayoría de los anticuerpos terapéuticos, así como a los adquiridos tras pasar la propia enfermedad.
Razón de más para que los porcentajes de vacunados y reforzados sigan creciendo, algo que se va a conseguir en los próximos meses, según vayan avanzando las campañas de vacunación para los niños de entre 5 y 11 años, que arrancaron a mediados del mes de diciembre. Y que se está llevando a cabo con un medicamento adaptado a su edad, desarrollado y fabricado en un tiempo récord cumpliendo con todos los estrictos protocolos establecidos para garantizar su seguridad.
Según Javier Urzay, subdirector general de la Asociación Nacional Empresarial de la Industria Farmacéutica (Farmaindustria), la primera vacuna “segura y eficaz” contra la covid-19 estuvo disponible en nueve meses. Frente a la media de 12 años que suelen emplearse para desarrollar un fármaco de similares características.
Esta celeridad y la desconfianza que ha provocado en algunos nichos poblacionales fue tema de debate en el coloquio Patentes, investigación y acceso a las vacunas contra la covid-19, celebrado en el marco del XXVII Congreso Nacional de Derecho Sanitario. Y los expertos que en él participaron coincidieron en la necesidad de poner en valor la investigación biomédica realizada y la colaboración entre expertos que han acelerado el proceso en un momento crítico.
Uno de los ponentes fue Amós García Rojas, presidente de la Asociación Española de Vacunología (AEV) y jefe de Sección de Epidemiología y Prevención de la Dirección General de Salud Pública del Servicio Canario de Salud. En su opinión, esta dinámica de trabajo debería extenderse y replicarse en investigaciones futuras.
Acuerdos y patentes
Por otra parte, en este encuentro también se recordó cómo la existencia de las patentes no solo no ha limitado la transferencia del conocimiento, sino que ha permitido multiplicar la capacidad mundial de producción de vacunas gracias al cierre de multitud de alianzas.
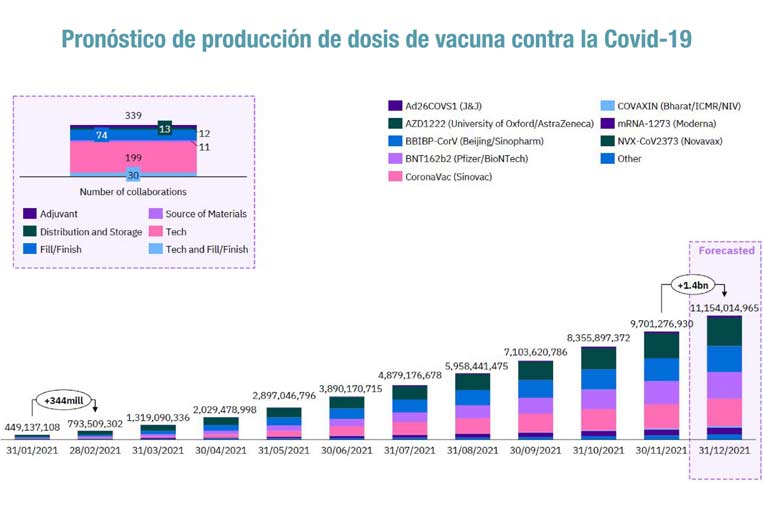
De hecho, según datos de la consultora independiente Airfinity, a finales de 2021 se habían fabricado 11.200 millones de dosis, suficientes para vacunar a toda la población adulta mundial.
Dosis cuya producción ha ido multiplicándose mes a mes -se ha pasado de 350 millones de viales mensuales a los cerca de 1.400 millones actuales- y que dependen del trabajo de 83 plantas situadas en 70 países de todo el mundo. Parte de ese rápido aumento se debe a que las compañías farmacéuticas han ampliado sus propios centros de producción para este fin.
Al mismo tiempo, se firmaron 340 acuerdos de transferencia de tecnología con casi un centenar de empresas de todo el mundo, incluyendo a grandes competidoras, siempre y cuando tuvieran capacidad para participar en la elaboración de estos fármacos.
Según Farmaindustria, de estos acuerdos unos 200 incluyen fórmulas de colaboración voluntaria que se basan en la transferencia de tecnología y el intercambio de conocimientos en cuanto a procesos, así como la formación de personal especializado para garantizar los estándares de calidad.
No obstante, Urzay reconoció en el encuentro sobre patentes que todavía queda pendiente conseguir una distribución equitativa de estas vacunas, para que no solo sean los países desarrollados los que logren las tasas de inmunización adecuadas. Algo que, en su opinión, se podría conseguir reforzando las estructuras sanitarias de todo el mundo y mejorando los sistemas de gobernanza de los organismos de cooperación internacional.
Según la Federación Internacional de la Industria Farmacéutica (IFPMA), con la distribución realizada hasta ahora, los países del G7 tienen reservas suficientes para vacunar a su población y poner en marcha programas de refuerzo para proteger a los grupos de mayor riesgo.
Al mismo tiempo, disponen de un número importante de dosis para distribuir a países del tercer mundo. Es más, según los datos manejados por Airfinity, los países del G7 y de la UE tendrán a finales del próximo mes de marzo un excedente de 1.400 millones de vacunas, incluso administrando dosis de refuerzo.
Según los datos diarios que publican tanto Unicef como la Universidad de Oxford en la plataforma Our World in Data, a principios de enero se habían distribuido más de 11.000 millones de dosis, de las que se han administrado 9.430 millones en 227 países. El 59% de la población mundial ha recibido, al menos, una dosis de vacuna contra la covid-19. Aunque solo el 9% de las personas que viven en países en vías de desarrollo se encuentra en este último grupo.
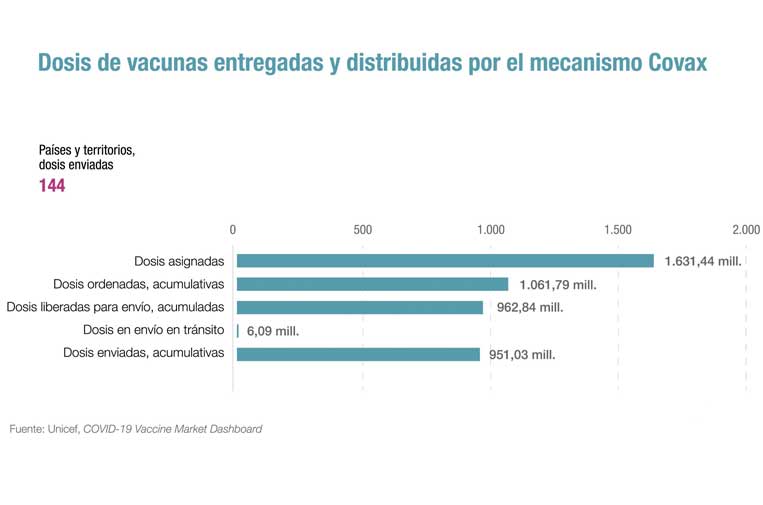
En este sentido, las compañías farmacéuticas proponen intensificar la distribución responsable de dosis a los países de renta baja a través del mecanismo Covax, una iniciativa liderada por la Organización Mundial de la Salud (OMS) con este fin, y que cuenta con el apoyo de 190 países, entre ellos España.
A principios de 2022 se contabilizaron más de 950 millones de vacunas contra la covid-19 enviadas a 144 países. Además, según datos de Unicef, están comprometidas las donaciones de otros 962 millones.
Las vacunas en cifras
La vacunación de la población está considerada como una de las intervenciones de salud pública más coste-efectivas, junto con el acceso a agua potable. Su repercusión en la sociedad puede medirse tanto en términos de mortalidad evitada como en ahorro en el gasto sanitario o en ganancias derivadas de la productividad laboral, entre otros factores.
Son muchos los ejemplos que han puesto de manifiesto este beneficio. Para empezar, se calcula que desde 1990 la mortalidad infantil en menores de 5 años se ha reducido un 52% gracias a la inmunización: de 12,6 millones a 6,6 millones de fallecidos.
Otro ejemplo se encuentra en un informe de la OMS que asocia la vacunación contra el neumococo con una reducción del 39% de los ingresos hospitalarios por neumonía.
El documento El valor del medicamento desde una perspectiva social 2021, elaborado por la Fundación Weber (especializada en economía de la salud), indica que, en España, por cada euro invertido en vacunación infantil se ahorran 22 euros en gastos directos e indirectos.
Son pequeñas pinceladas del gran impacto que han tenido y que siguen teniendo estos fármacos sobre la sociedad. Actualmente existen más de 40 vacunas para la prevención de 25 enfermedades, algunas de ellas devastadoras como la meningitis, el ébola o la poliomielitis. Esta última, de hecho, está prácticamente erradicada a nivel global gracias a los programas de vacunación temprana, como ya ocurrió en su momento con la viruela.
También han reducido la incidencia del sarampión más de un 95% y son útiles para controlar otras patologías como la rubeola, la tuberculosis o el virus del papiloma humano. Según datos de la OMS, estos fármacos evitan más de tres millones de muertes anuales en todo el mundo, principalmente en niños, así como epidemias e importantes secuelas sobre la salud.
Además de las que ya están disponibles, desde la patronal de la industria farmacéutica innovadora estadounidense, Phrma, contabilizan más de 250 vacunas en desarrollo, sin contar con las relacionadas con la covid-19: 125 para enfermedades infecciosas, 108 para cáncer, 14 para alergias, tres para enfermedades autoinmunes y dos para la enfermedad de Alzheimer.
Más de 40 años sin viruela
El mejor ejemplo del valor que aportan las vacunas puede observarse en la de la viruela, una enfermedad contagiosa que ha matado a millones de personas a lo largo de la historia (unos 300 millones solo en el siglo XX) y que consiguió erradicarse a nivel global hace poco más de 40 años. Un hito de la medicina que se logró gracias a las vacunas.
Los primeros estudios que aparecen sobre la protección frente a esta enfermedad fueron realizados por la escritora británica Lady Montagu en el siglo XVIII. Esta observó que las mujeres que ordeñaban vacas no contraían la viruela, porque los animales que se infectaban lo hacían con una variedad más leve con la que se contagiaban también las granjeras.
De esta manera, las mujeres conseguían inmunidad incluso a las manifestaciones más virulentas de la enfermedad, una característica que le dio una idea a Montagu: impregnar agujas con el pus de la viruela que tenían las vacas e inocular esos virus en pacientes sanos, empezando por su hijo.
Aunque su técnica no tuvo buena acogida, sirvió de inspiración a Edward Jenner, que hizo algo similar con el niño de ocho años James Phipps. Este pequeño tuvo fiebre durante algunos días, pero no desarrolló la infección de forma grave. A su vez, las investigaciones de Jenner llegaron a oídos del cirujano español Javier de Balmis que, con el apoyo del rey Carlos IV, organizó la Expedición Filantrópica de la Vacuna, más conocida hoy en día como Expedición Balmis.
Esta salió de La Coruña en 1803 hacia Centroamérica con 22 niños huérfanos a los que se les fue inoculando uno a uno la viruela de las vacas en el transcurso del viaje. Se calcula que esta iniciativa sirvió para inmunizar a unas 500.000 personas y que salvó la vida de millones en poco tiempo gracias a la creación de juntas sanitarias y casas de vacunación públicas. Y, sin saberlo, sentó las bases de los primeros programas de inmunización, que han ido evolucionando hasta nuestros días.
en desarrollo, sin contar con las de la covid: enfermedades infecciosas y autoinmunes, cáncer, alergias y Alzheimer.
Cada vez más cerca de prevenir el VIH
Algunas de las vacunas en desarrollo que mayor expectación están generando son las que vienen a prevenir el VIH. De hecho, si todo va bien, una de ellas podría estar disponible en 2024, ya que en este momento ya hay en marcha un ensayo en fase III (la última antes de empezar a comercializarse) de carácter mundial.
Bajo el nombre de Mosaico, está siendo coordinado por los laboratorios Jannsen y va a implicar a 3.800 ciudadanos de ocho países europeos y americanos, entre los que se encuentran España, Perú, Ecuador, México y Argentina.
La vacuna consta de cuatro dosis repartidas en doce meses, diferentes piezas que, entre sí, conforman un mosaico inmunitario. Una estrategia muy compleja y desarrolladas con ingeniería genética, como explican desde la Asociación para la ayuda a personas afectadas por VIH/Sida de Aragón (OMSida).
Si sus resultados se cierran con éxito y puede ponerse a disposición de la población, podría evitar multitud de contagios, aun siendo un fármaco de uso limitado. Hay que tener en cuenta que anualmente se contagian en el mundo 1,5 millones de personas con el VIH y fallecen 680.000 a causa de enfermedades relacionadas con el sida, según los datos de 2020 recogidos por OnuSida.
En total son casi 80 millones las personas que se han infectado de VIH desde el comienzo de la epidemia, y más de 36 millones las que han fallecido hasta el momento. En la actualidad, casi 38 millones viven con el virus, de los cuales 1,7 millones son niños, sin contar con los elevados porcentajes de población que no saben que están infectados y que siguen transmitiendo la enfermedad (más de 6 millones detectados en 2020).
De todos ellos, al menos 28,2 millones tenían acceso a la terapia antirretroviral que permite mantener el virus indetectable e intransmisible. Aunque todavía quedan casi diez millones de personas afectadas que no pueden aprovecharse de los beneficios que aporta este tratamiento, la mayoría localizados en países pobres, sobre todo en los de África subsahariana, donde residen el 67% de los enfermos.
Según las estadísticas de OnuSida, las tasas de acceso a la medicación estarían en un 74% entre los adultos mayores de 15 años y en un 54% entre los niños hasta 14 años.
Teniendo esto en cuenta, y hasta que aparezca una vacuna eficaz, las estrategias mundiales siguen marcándose como reto a conseguir el llamado 90-90-90: que el 90% de la población con VIH sea consciente de su enfermedad; que el 90% de los pacientes tengan acceso al tratamiento, y que el 90% tenga una carga viral indetectable. Un objetivo que todavía queda lejos (en estos momentos 84-73-66).
Según las estimaciones de OnuSida, para lograrlo y poder dar respuesta al VIH en los países de menores ingresos de aquí a 2025 es necesaria una inversión global de más de 25.500 millones de euros. De esta manera, el desarrollo de vacunas que inmunicen a la población supondría un enorme ahorro a largo plazo y una mejora sustancial de la salud mundial.